ENFOQUE DEL PACIENTE CON DISFAGIA*
DEFINICIONES:
Disfagia: Dificultad para la deglución.
Afagia: Imposibilidad para la deglución por obstrucción esofágica completa, lo cual también se asocia con sialorrea, cuya causa más frecuente es por impactación de un bolo alimentario.
Fagofobia: miedo a la deglución en casos de histeria, rabia, tétanos, etc.
Odinofagia: dolor desde leve a muy severo para la deglución, inclusive de la propia saliva.
Globo faríngeo: Sensación de “ocupación” más o menos continua, en región anterior del cuello sin relación con la deglución, que incluso puede desaparecer con la deglución.
CLASIFICACIÓN DE LAS DISFAGIAS:
Desde el punto de vista clínico la disfagia se clasifica en 2 tipos:
- Disfagia alta u orofaringea, y
- Disfagia baja o esofágica.
Tanto la disfagia orofaringea como la esofágica pueden tener causas funcionales y orgánicas.
De acuerdo a la regularidad se clasifica en:
- Disfagia intermitente: unas degluciones si y otras no.
- Disfagia continua: aparece en todas las degluciones.
DISFAGIA ALTA U OROFARINGEA:
DEFINICIÓN DE LA DISFAGIA ALTA U OROFARINGEA:
Consisten en la incapacidad para iniciar la deglución, porque el bolo alimentario no se puede propulsar desde la faringe a través del EES hacia el cuerpo del esófago, debido a una afectación del EES y la porción cervical del esófago.
CAUSAS DE LA DISFAGIA ALTA U OROFARINGEA:
.- Alteraciones estructurales:
- Lesión por compresión extrínseca (bocio, osteofitos, linfadenopatía).
- Neoplasias.
- Divertículo de Zenker.
- Membranas (Sd de Plummer Vinson)
.- Alteraciones neurológicas:
- ACV del tallo cerebral con lesión de pares craneales IX, X y XII.
- Lesión del tallo cerebral por masa que afecte los pares craneales IX, X y XII.
- Lesiones periféricas de los pares craneales IX, X y XII.
- E. Parkinson.
- Demencia.
- Esclerosis múltiple.
- Esclerosis Lateral Amiotrófica.
- Poliomielitis.
.- Alteraciones musculares propiamente.
- Miastenia gravis.
- Miositis.
- Distrofias musculares.
- Sd paraneoplásico.
.- Metabólicas:
- Sd Cushing.
- Hipertiroidismo.
- Amiloidosis
- Enfermedad de Wilson.
.- Alteraciones funcionales:
- Acalasia cricofaríngea.
- Disinergia del EES (EES hipertenso).
.- Infecciosas:
- Cándida.
- Sífilis.
- Botulismo.
- TBC.
.- Iatrogenias:
- Posquirúrgica (estenosis).
- Rt (estenosis).
- Fármacos: anticolinérgicos, psicofármacos y antieméticos.
DIAGNOSTICO DE LA DISFAGIA ALTA U OROFARINGEA:
1).- Historia clínica:
1.1).- Anamnesis (MC + EA):
.- Los síntomas los manifiesta el paciente a nivel del cuello y consisten en:
- Dificultad para la masticación.
- Escape de comida por la boca.
- Sialorrea.
- Dificultad para iniciar la deglución.
- Regurgitación nasofaringea.
- Regurgitación oral inmediata.
- Broncoaspiración.
- Generalmente se acompaña de tos.
- Disfonía.
- Disartria.
2).- Laboratorios.
- Pruebas tiroideas.
- Reactantes de fase aguda y autoanticuerpos.
3).- Imágenes
3.1).- Rx convencional con contraste de bario:
Útil para el diagnóstico etiológico de lesiones orgánicas.
3.2).- Cinedeglución:
Tiene por objetivo valorar el grado de alteración y el riesgo de broncoaspiración.
3.3).- Manometría esofágica:
Indicada para diagnostico etiológico de causas funcionales.
4).- Otras ayudas diagnósticas:
4.1).- Endoscopia:
Tienen por objetivo la valoración etiológica principalmente de causas orgáncias.
TRATAMIENTO DE LA DISFAGIA ALTA U OROFARINGEA:
1).- Tratamiento de la patología de base: las mayorías progresivas y/o intratables.
- Tratamiento médico: hipertiroidismo, Parkinson, colagenosis, etc.
- Tratamiento quirúrgico: divertículos de Zenker, neoplasias, acalasia cricofaríngea (miotomía), etc.
- Dilataciones endoscópicas: estenosis post-Rt y post-Qx.
- Terapia: ACV.
2).- Deglución segura:
- Rehabilitación de la deglución (posiciones adecuadas para la deglución, incremento de sensibilidad oral, dieta adecuada, cambios en volumen y consistencia del bolo, etc.).
- SNS: por máximo 3 meses.
- Gastrostomía endoscópica percutánea temporal o permanente.
3).- Brindar nutrición adecuada.
DISFAGIA BAJA O ESOFÁGICA:
DEFINICIÓN DE LA DISFAGIA BAJA O ESOFÁGICA:
Es la dificultad para la deglución cuando el bolo alimentario ya ha atravesado el EES.
CLASIFICACIÓN ETIOLÓGICA DE LA DISFAGIA BAJA O ESOFÁGICA:
Se divide en disfagia mecánica u obstructiva y disfagia motora.
Disfagia obstructiva o mecánica:
.- Enfermedades de la mucosa:
- ERGE.
- Esofagitis (eosinofílica, infecciosa, iatrogénica, post-Rt).
- Estenosis (péptica benigna y por cáusticos).
- Tumores.
- Anillos esofágicos inferiores (impactación de alimentos sólidos).
- Iatrogénicas (escleroterapia, radiofrecuencia, ligadura de várices, etc.)
.- Enfermedades mediastínicas:
- Compresión vascular o disfagia vascular o disfagia lusoria (aneurisma ventricular o aórtico)
- Tumores (mediastínicos, linfomas, pulmonares, etc.).
- TBC
.- Otras causas:
- Bolo alimentario muy grande.
- Hernia hiatal (por impactación de alimentos sólidos).
Disfagia motora por enfermedad neuromuscular:
- Acalasia primaria y secundaria,
- Espasmo esofágico difuso.
- Alteración de la relajación del EEI.
- Esclerodermia.
- Diabetes mellitus.
DIAGNOSTICO DE LA DISFAGIA BAJA O ESOFÁGICA:
1).- Historia clínica:
1.1).- Anamnesis (MC + EA):
Las manifestaciones se presentan generalmente por abajo del hueso supraesternal, pero tmb puede localizarse a nivel del cuello, y según las características puede orientar hacia disfagia funcional y orgánica:
.- Disfagia baja obstructiva o mecánica:
- Para sólidos inicialmente y con la evolución se convierte en Mixta (sólidos y líquidos).
- Constante (excepto en los anillos y membranas esofágicas).
- Localización fija.
.- Disfagia baja motora:
- Mixta (sólidos y líquidos) desde el inicio.
- Localización variable.
Otras manifestaciones:
- Regurgitación tardía, por lo general en la ERGE.
- Pirosis, por lo general en la ERGE.
- Dolor del pecho.
- Odinofagia, por lo general en las esofagitis.
1.2).- Factores de riesgo (antecedentes):
- Hábitos tóxicos como tabaquismo y alcohol, aumenta el riesgo de neoplasias malignas.
- Antecedentes de Qx o Rt en cuello.
- Antecedente de colagenosis.
2).- Laboratorios.
No existen laboratorios con E y S para la disfagia esofágica.
3).- Imágenes
.- Esofagograma baritado:
Indicaciones:
- Cuando la endoscopia es normal y se sospecha estenosis con diámetros > 10 mm y acalasia
- Sospecha de fístulas esofágicas.
- Sospecha de comprensión extrínseca.
4).- Otras ayudas diagnósticas:
4.1).- Endoscopia alta:
Indicaciones:
- Es el primer estudio que se debe solicitar, porque permite evaluar la mucosa.
- Permite la toma de citologías, cultivos y biopsias.
- Permite realizar dilataciones.
- Permite la extracción de cuerpos extraños.
- Permite la colocación de prótesis.
Se puede asociar con nuevas técnicas diagnósticas como:
- Cromoendoscopia y de magnificación.
- Autofluorescencia.
- Endomicroscopía confocal.
4.2).- Manometría:
Con el fin de descartar alteraciones de la motilidad esofágica.
4.3).- pH metría esofágica ambulatoria de 24 horas.
Con el fin de descartar ERGE, cuando la endoscopia es normal y se presentan síntomas atípicos o extraesofágicos.
Con el fin de lograr una racionalidad en las ayudas diagnósticas se propone el siguiente algoritmo (VER GRAFICO 412 CUADERNO AZUL):
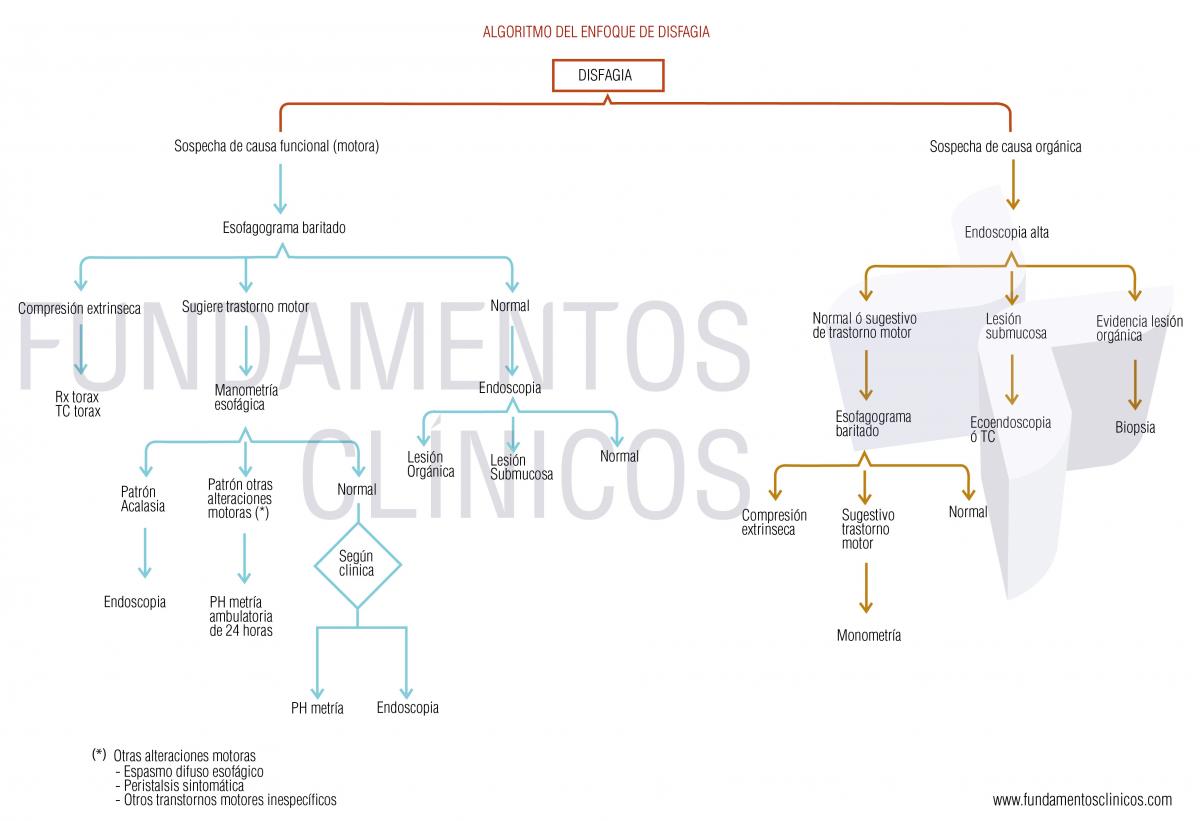
a).- Posibilidad pretest de disfagia de origen funcional o motor:
.- Esofagograma baritado: el cual puede reportar:
- Compatible con lesión orgánica, por lo cual se debe solicitar una endoscopia alta.
- Sugestivo compresión extrínseca, caso en el cual debe solicitarse TC o mínimo Rx de tórax.
- Normal o sugestivo de compromiso motor, en cuyo caso debe solicitarse una manometría esofágica, la cual pude reportar 3 posibilidades:
- Patrón de acalasia, en cuyo caso debe solicitarse una endoscopia alta (descartar malignidad).
- Patrón de otras alteraciones motoras (espasmo esofágico difuso, peristalsis sintomática etc), en cuyo caso se debe solicitar pH metría ambulatoria de 24 horas.
- Normal, en cuyo caso según la características clínicas puede solicitarse una endoscopia o una pH metría de 24 horas.
b).- Posibilidad pretest de disfagia de origen orgánico:
.- Endoscopia: el cual puede reportar:
- Normal o sugestivo de trastorno motor, en cuyo caso debe solicitarse una esofagograma baritado, cuyos resultados y conducta se describieron arriba, incluyendo una posible manometría.
- Lesión submucosa, en cuyo caso se debe solicitar una ecoendoscopia o un TC (porque la biopsia dirigida con endoscopia no tiene buen rendimiento).
- Confirmación de lesión orgánica, en el cual debe realizarse biopsia.
TRATAMIENTO DE LA DISFAGIA BAJA O ESOFÁGICA:
1).- Tratamiento de la patología de base: las mayorías progresivas y/o intratables.
- Tratamiento médico: ERGE, esofagitis infecciosas (antibióticos), esofagitis eosinofílica (dieta + corticoides +IBP)
- Tratamiento quirúrgico: cáncer, estenosis por cáusticos.
- Dilataciones endoscópicas: estenosis pépticas, acalasia, EEoNE,
2).- Deglución segura:
- Rehabilitación de la deglución (posiciones adecuadas para la deglución, incremento de sensibilidad oral, dieta adecuada, cambios en volumen y consistencia del bolo, etc.).
- SNS: por máximo 3 meses.
- Gastrostomía endoscópica percutánea temporal o permanente.
3).- Brindar nutrición adecuada.
